Diabetes糖尿病とは

糖尿病は、血糖値をコントロールできなくなり、高血糖が慢性的に続く病気です。
食事によって増加した血液中のブドウ糖は、インスリンというホルモンによってエネルギーへと代謝され、身体中に運ばれます。ところが、糖尿病になるとインスリンの作用に異常をきたし、血液中のブドウ糖の濃度が高くなってしまいます。高血糖の状態が続くと、血管にトラブルが発生し、糖尿病神経障害、糖尿病網膜症、糖尿病腎臓症といった合併症を引き起こします。
糖尿病には、1型糖尿病と2型糖尿病があり、それぞれ発症の原因が異なります。いわゆる生活習慣病といわれるのは2型糖尿病で、不適切な生活習慣を続けている成人が発症しやすい病気です。一方の1型糖尿病は自己免疫反応によって急激にインスリンの分泌量が低下する病気で、若年層に多いのが特徴です。
-
1型糖尿病
糖代謝をコントロールするインスリンは、すい臓のβ細胞でつくられていますが、自己免疫の異常によってβ細胞が破壊され発症するのが1型糖尿病です。10~20歳に多くみられ、子どもの糖尿病のほとんどがこのタイプです。
近年では、日本人の糖尿病のうち約3~5%が1型糖尿病といわれており、幅広い年齢層での発症リスクが指摘されています。また、突発的に発症しやすいのも、このタイプの傾向です。
インスリン注射による治療を中心に、食事療法・運動療法も行って改善をめざします。 -
2型糖尿病
日本人の糖尿病は、ほとんどが生活習慣病に分類されるタイプの2型糖尿病で、糖尿病患者の95%を占めています。高カロリー・高脂肪の偏食、肥満、飲酒、喫煙、運動不足といった好ましくない生活習慣を要因とする糖尿病です。特に、高血圧の方は糖尿病の発症リスクが高いので要注意です。遺伝性の糖尿病もこのタイプですので、家族に罹患者がいる場合、予防意識を強く持ちましょう。
初期段階で自覚症状がないため、健康診断で発見されるケースが多いのが特徴です。かつては40代以降の発症リスクが指摘されていましたが、近年では若年層にも広がりをみせています。
食事療法・運動療法をベースに、薬物療法(経口薬・インスリン)を組み合わせて改善をめざします。 -
その他
1型・2型以外にも、遺伝子異常、内分泌・すい外分泌疾患、感染症、ステロイドなどの薬剤などの影響によって糖尿病を発症するケースがあります。
また、妊娠中の女性は糖代謝の異常が起こりやすく、「妊娠糖尿病」のリスクがあります。
Self-check糖尿病セルフチェック

自覚症状が少ないため、かなり進行して合併症の症状が出るまで気づかないケースが多いのも糖尿病の特徴です。原因不明の体調不良を軽視せずに検査をすることで、糖尿病の早期発見につながります。つぎのような症状があれば、早めに医師に相談しましょう。
こんな症状、
お悩みはありませんか?
なりやすくなった
Complications糖尿病の合併症
糖尿病が進行すると血管が傷つき、神経、目、腎臓にトラブルを起こします。
「糖尿病神経障害」「糖尿病網膜症」「糖尿病腎症」が、糖尿病の3大合併症といわれており、高血糖が続くことで血管が傷つき、引き起こされます。
-
糖尿病神経障害

両足のしびれ、
痛みなどの感覚の鈍化、
めまい など神経障害は、糖尿病の合併症でよく起こる症状です。高血糖になると末梢神経の代謝異常が起こり、神経にダメージを受けます。神経障害があると痛みを感じにくくなるため合併症の発見が遅れ、重症化するケースも少なくありません。
痛み、冷え、感覚の鈍化、消化不良など胃腸の異常、立ちくらみ、手足のしびれ、筋力低下、顔面神経麻痺、乾燥肌など、自律神経や感覚神経が関わる身体機能に影響がでます。 -
糖尿病網膜症

目の充血・かすみ、
視力の低下・失明 など目の中にある網膜が糖尿病によってダメージを受けることで毛細血管が詰まったり、出血を起こしたりします。網膜剥離を伴って重症化すると、視力の低下から緑内障を引き起こし、失明に至ることもめずらしくありません。
-
糖尿病腎症
タンパク尿、むくみ、
人工透析 など腎臓の毛細血管が傷つき、腎機能が弱まると、血中の老廃物を尿として排泄する機能が低下し、むくみ、貧血、慢性的な疲労感などの体調不良を引き起こします。
初期症状では尿にタンパク質が出ますが、自覚症状はありません。進行すると腎不全になって、人工透析が必要になります。
Treatment当院の糖尿病治療
-

専門医による糖尿病治療
早期の段階から適切な治療を受けると、糖尿病であっても日常生活に支障をきたさずに元気に過ごすことが可能です。
患者さまお一人お一人の状態に合わせて具体的な対策を練り、提案できるのが糖尿病専門医ならではの診療です。患者さまのライフスタイルも考慮し、無理なく治療を継続できる治療計画のご提案を心がけています。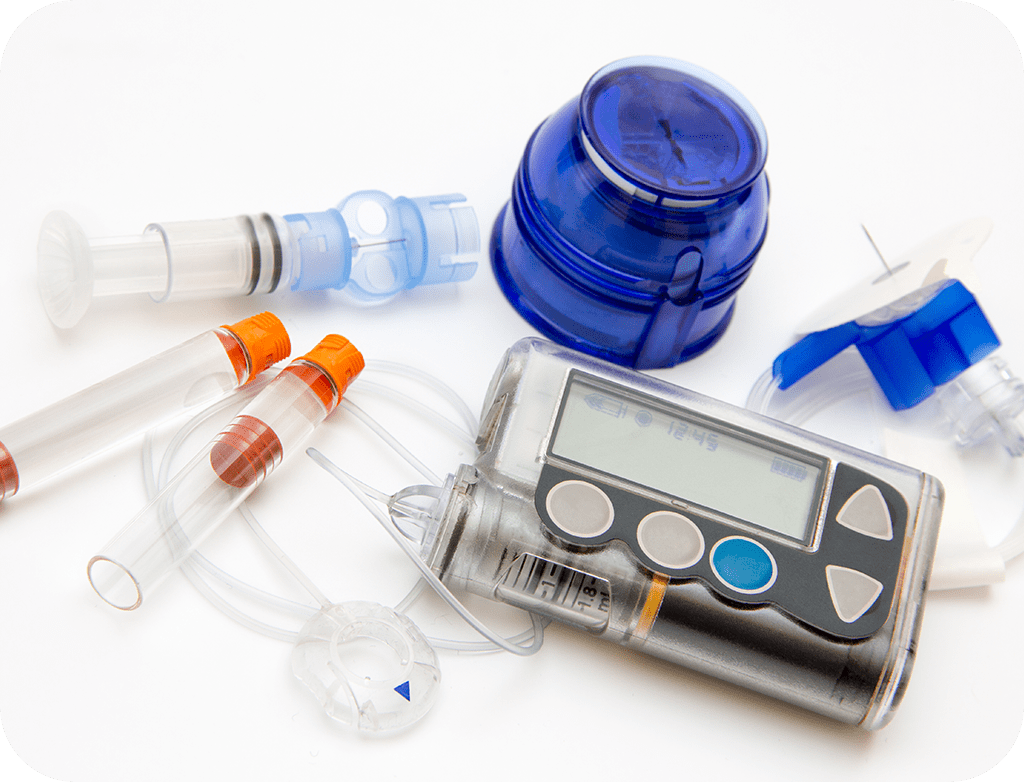
インスリンポンプに対応
インスリン投与が必要な症状でも、患者さまの年齢や生活環境によって投与量が異なります。
インスリンポンプ療法は、自動的にインスリンを24時間連続注入できるほか、食事や運動に合わせて注入量を調整したり、一時的に注入を止めたりできます。場所を選ばす簡単に操作できますので、運動や入浴も自由です。
携帯しやすい形状のため、どのようなライフスタイルにもスムーズに採り入れやすい治療法です。 -

精密な院内検査
院内で、ヘモグロビンエーワンシー(HbA1c)・血糖値・尿・眼底検査を実施しています。最短で当日中に検査結果が判明します。
HbA1cは、 過去2カ月程度の血糖値の平均値です。血糖値は、空腹時には下がっていても食事中に異常に上昇するケースがあります。体調やストレスのかかり方によっても変化する不安定な値ですので、平均値であるHbA1cが重要となります。 -

チームで治療後もサポート
糖尿病専門医を中心に、糖尿病の専門資格をもつ看護師、臨床検査技師、糖尿病療養指導士の資格をもつ管理栄養士によるチーム医療を行っています。
糖尿病の治療では、食事療法や運動療法が重要となりますが、当院では専門的な知識をもつ看護師(CDE)がおりますので、診察後も細やかなバックアップが可能です。
患者さまが健康な身体を取り戻し、快適な毎日を過ごせるよう、スタッフ全員でサポートします。
Inspection / treatment糖尿病の検査・
治療について
-
糖尿病の検査
糖尿病の状態やインスリンの働きを確認するために血液検査を行い、血糖値とHbA1cなどを測定します。1~2カ月の血糖値の平均値をみるHbA1cの検査では、1分以内に結果が出ます。
血液中のブドウ糖の量を調べる検査では、食事の摂取と検査のタイミングにより、「随時」と「早朝空腹時」の検査項目があります。また、食後の血糖値をみるためのシミュレーションとして、「ブドウ糖負荷試験(OGTT)」があります。
これらの検査で糖尿病型であると診断された場合、別の日にもう一度検査を行います。再び糖尿病型との結果が出ると糖尿病と診断されます。 -
合併症の検査
合併症の検査は、患者さまお一人お一人の状態によって異なります。必要に応じて、血液検査・尿検査・眼底検査・心電図検査・心臓のレントゲン検査・血圧脈波検査・頚動脈エコー・神経の伝達速度の検査、自律神経機能検査、歯科検診などを受けていただきます。
合併症の状態は、血糖値やHbA1cの検査だけでは把握できないため、気づかないうちに進行していることも少なくありません。重症化して手遅れにならないために、定期的な検査が必要です。 -

糖尿病の治療
糖尿病の治療は、食事療法・運動療法・薬物療法の3つを組み合わせて進めますが、患者さまお一人お一人の状態によって適切な治療法が異なります。
当院は糖尿病治療の専門クリニックですので、豊富な経験をベースに、患者さまごとの改善のポイントを見極めます。患者さまと相談しながら、無理のない治療方法でよりよい生活を送れるよう糖尿病の治療計画をご提案します。
食事療法
糖尿病治療で特に重要になってくるのが「食事療法」です。栄養バランスが偏ることなく、適切な摂取量を継続していく方法です。
続けることが大切なので、当院の方針としては、厳しい食事制限を設けることはしません。患者さまのライフスタイルやお好みを考慮した上で、健全な食生活を無理なく送れるようにアドバイスをしています。
運動療法
運動は、糖尿病治療に必要不可欠です。血糖値を下げる働きをするインスリンは、適切な運動をすることで効果を発揮しやすくなります。
肥満の防止やストレス発散にも役立ちますので、食事療法とあわせて継続していきましょう。患者さまお一人お一人の年齢やライフスタイルに合わせて、無理なく続けられる運動習慣を紹介します。
薬物療法
糖尿病の薬には、大きく分けて2つあります。飲み薬とインスリン注射です。
1型糖尿病は、インスリン注射もしくはインスリンポンプによる薬物療法を行います。2型糖尿病は、食事療法と運動療法が基本ですが、それだけでは血糖値のコントロールが難しいときに薬物療法を用います。
飲み薬には、糖の合成・吸収・排出を調整するもの、インスリンの分泌や働きを高めるものなどがあります。糖尿病の専門クリニックである当院では、これらを配合し、服用回数を変えることで、患者さまお一人お一人の状態に合わせた適切な飲み薬を提供しています。
